Introducción
el dolor de rodilla se conoce tambien como artrosis de rodilla (gonartrosis) es una enfermedad articular crónica, degenerativa y progresiva que afecta principalmente al cartílago hialino, al hueso subcondral y a las estructuras periarticulares de la articulación femorotibial y femoropatelar. Constituye una de las principales causas de dolor, discapacidad y limitación funcional en adultos mayores y, cada vez con mayor frecuencia, en personas de mediana edad asociada a sobrepeso, sedentarismo o antecedentes de lesión articular.
Desde el punto de vista clínico, la artrosis de rodilla no debe entenderse únicamente como “desgaste”, sino como un proceso biológico activo donde intervienen factores mecánicos, metabólicos, inflamatorios y neuromusculares. Esta visión integral permite un abordaje más efectivo, individualizado y éticamente responsable.
Epidemiología e impacto en salud pública
La artrosis de rodilla es una de las enfermedades musculoesqueléticas más prevalentes a nivel mundial. Se estima que:
- Más del 10–15 % de la población adulta presenta síntomas compatibles con artrosis de rodilla.
- La prevalencia aumenta de forma exponencial a partir de los 50 años.
- Es más frecuente en mujeres, especialmente tras la menopausia.
- Representa una de las primeras causas de consulta médica, incapacidad laboral y consumo de analgésicos.
Su impacto no es solo físico, sino también emocional, social y económico, afectando la calidad de vida, la autonomía y la salud mental del paciente.
Anatomía funcional de la rodilla y bases fisiopatológicas
La rodilla es una articulación sinovial compleja formada por:
- Articulación femorotibial medial y lateral
- Articulación femoropatelar
- Cartílago hialino
- Meniscos
- Ligamentos
- Membrana sinovial
- Hueso subcondral
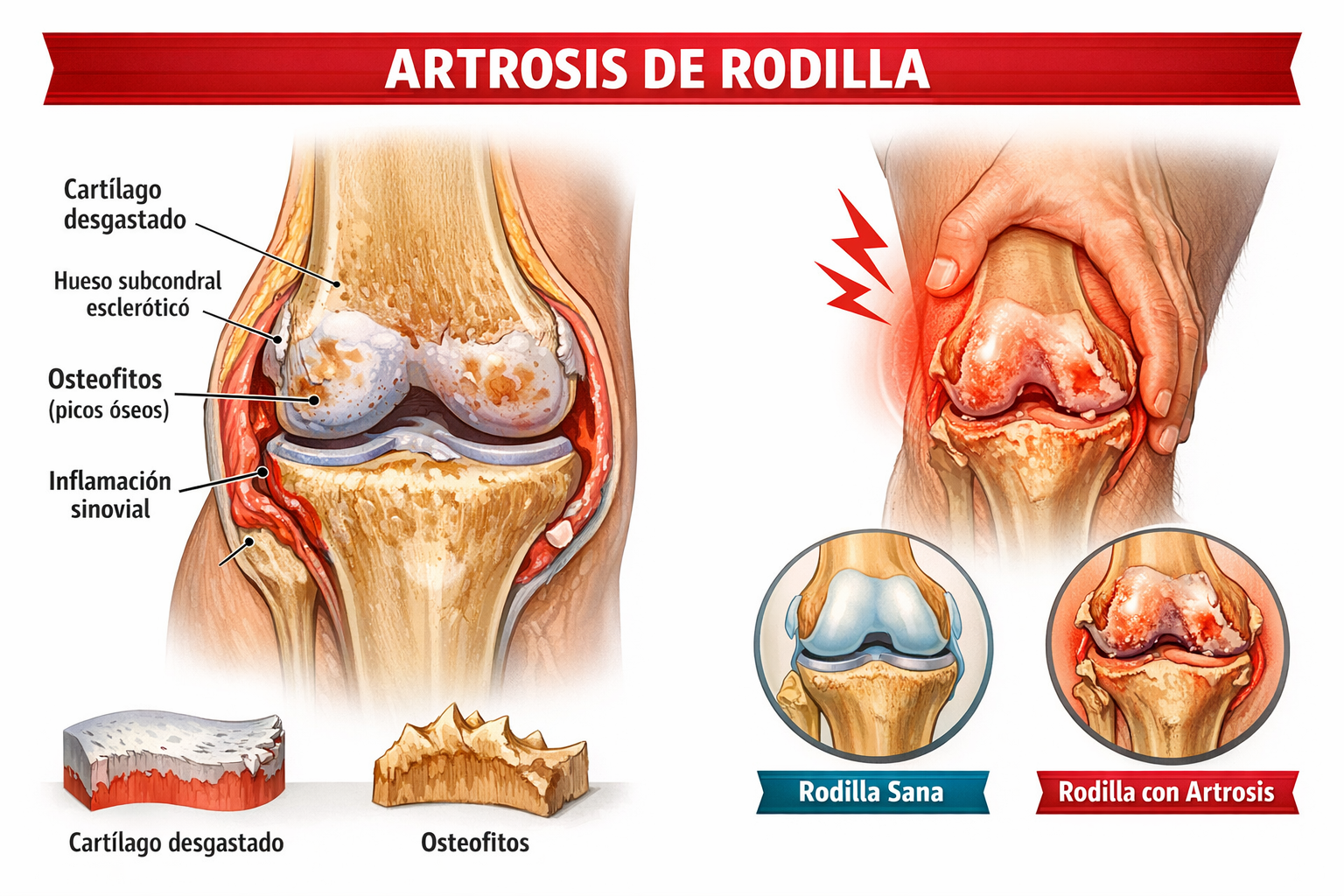
En la artrosis, se produce un desequilibrio entre los mecanismos de síntesis y degradación del cartílago, con predominio de procesos catabólicos. Esto conlleva:
- Pérdida progresiva del cartílago articular
- Esclerosis del hueso subcondral
- Formación de osteofitos
- Sinovitis de bajo grado
- Alteración de la biomecánica articular
El dolor no proviene del cartílago (que es aneural), sino de estructuras como el hueso subcondral, la sinovial, los ligamentos y la musculatura periarticular.
Factores de riesgo
Los principales factores de riesgo incluyen:
No modificables
- Edad avanzada
- Sexo femenino
- Genética
- Alteraciones anatómicas congénitas
Modificables
- Obesidad y sobrepeso (factor clave)
- Sedentarismo
- Sobrecarga mecánica repetitiva
- Lesiones previas (meniscectomía, roturas ligamentarias)
- Debilidad del cuádriceps
- Mal alineamiento (varo o valgo)
La obesidad no solo incrementa la carga mecánica, sino que actúa como un factor inflamatorio sistémico a través de adipocinas.
Manifestaciones clínicas
Los síntomas más frecuentes son:
- Dolor mecánico (empeora con la actividad y mejora con el reposo)
- Rigidez matutina corta (<30 minutos)
- Crepitación articular
- Inflamación intermitente
- Limitación funcional
- Sensación de inestabilidad
- Claudicación
En estadios avanzados, el dolor puede ser persistente, nocturno y limitante, afectando la marcha y la independencia del paciente.
Diagnóstico clínico y por imágenes
Diagnóstico clínico
El diagnóstico es fundamentalmente clínico, basado en:
- Historia médica detallada
- Características del dolor
- Evaluación funcional
- Exploración física (alineación, movilidad, dolor a la carga)
Estudios de imagen
- Radiografía simple (AP, lateral, axial de rótula): estudio inicial de elección.
- Hallazgos clásicos:
- Disminución del espacio articular
- Osteofitos
- Esclerosis subcondral
- Quistes óseos
La clasificación más utilizada es la Kellgren–Lawrence (grados 0 a 4).
La resonancia magnética se reserva para casos seleccionados (sospecha de lesión meniscal, dolor discordante, planificación terapéutica).
Enfoque terapéutico integral
El tratamiento de la artrosis de rodilla debe ser individualizado, progresivo y multimodal, evitando soluciones únicas o apresuradas.
1. Medidas no farmacológicas (base del tratamiento)
- Educación del paciente
- Pérdida de peso (objetivo prioritario)
- Ejercicio terapéutico supervisado
- Fortalecimiento del cuádriceps
- Mejora del patrón de marcha
- Uso selectivo de bastón o rodillera
Estas medidas pueden reducir el dolor hasta en un 30–40 % cuando se aplican correctamente.
2. Tratamiento farmacológico
- Analgésicos simples
- Antiinflamatorios no esteroideos (con criterio y tiempo limitado)
- Condroprotectores (uso individualizado)
- Fármacos moduladores del dolor crónico en casos seleccionados
El objetivo es aliviar síntomas, no “curar” la artrosis.
3. Terapias intervencionistas
Indicadas cuando el dolor limita la función pese al tratamiento conservador:
- Infiltraciones intraarticulares
- Ácido hialurónico
- Terapias biológicas
- Manejo del dolor guiado por imagen
Estas opciones deben indicarse tras valoración médica, según grado de artrosis, edad, peso y expectativas del paciente.
4. Abordaje integrativo
Un enfoque integrativo contempla:
- Control metabólico
- Reducción de inflamación sistémica
- Reeducación funcional
- Tratamiento del dolor crónico
- Apoyo emocional y adherencia terapéutica
El objetivo es mejorar calidad de vida, no solo la imagen radiológica.
Tratamiento quirúrgico
La cirugía se reserva para casos avanzados (grado 4), con:
- Dolor severo refractario
- Limitación funcional importante
- Fracaso del tratamiento conservador
Las opciones incluyen:
- Osteotomías correctivas
- Artroplastia parcial o total de rodilla
Debe ser la última opción, no la primera.
Pronóstico y evolución
La artrosis de rodilla es una enfermedad crónica, pero no todos los pacientes evolucionan igual. Con un manejo adecuado, muchos pacientes logran:
- Control del dolor
- Mantener la movilidad
- Evitar o retrasar cirugía
- Mejorar su calidad de vida
El pronóstico depende del peso, adherencia al tratamiento, grado de artrosis y enfoque terapéutico.
Conclusión
La artrosis de rodilla es una patología compleja que requiere un enfoque clínico serio, ético y personalizado. Reducirla a “desgaste” o a soluciones rápidas conduce a frustración y sobretratamiento.
El manejo moderno se basa en educación, control de factores de riesgo, tratamiento escalonado y valoración médica individual, priorizando siempre la funcionalidad y la calidad de vida del paciente.
Un abordaje integral permite tratar mejor, gastar menos y vivir con menos dolor.